
预约
挂号
挂号

智慧环湖
微信
公众号
公众号

环湖医院官微

智慧环湖
听神经瘤,一种常见的颅内良性肿瘤,当其生长在听觉与面部表情的“交通要道”上时,每一次治疗都如履薄冰。尤其是当肿瘤对放射治疗、靶向治疗均“无动于衷”,持续生长并开始摧毁患者笑容时,治疗便进入了最高难度的“攻坚”阶段。
近日,在我院颅底外科中心(神经外科十病区)马越主任和王宏主任指导下,颅底外科中心马全锋、张强和神经电生理科刘鑫组成顶尖“联合舰队”,成功为一位历经伽玛刀、免疫治疗仍告失败、已出现面瘫的“难治性听神经瘤”患者,实施了一台堪称典范的“经迷路入路肿瘤全切术”。手术不仅在极少并发症的情况下实现了肿瘤的完整切除,更关键的是,成功保留了患者濒临瘫痪的面神经功能。这标志着我院在复杂颅底肿瘤的跨学科协同诊疗上,已达到国内领先水平。
“顽固”肿瘤步步紧逼
常规治疗接连受挫
51岁的李女士,与左耳耳鸣、听力下降抗争了11年。她的治疗之路异常曲折:2022年,她接受了针对肿瘤的伽玛刀放射治疗,后又接受了两次贝伐珠单抗靶向治疗。然而,肿瘤展现出了罕见的“耐药性”与“抗放射性”,仍在持续生长。
更严重的信号出现了——她的左侧面部开始变得僵硬,口角歪斜,眼睛无法完全闭合。影像显示,增大的肿瘤正严重压迫面神经。一个“难治性听神经瘤”的诊断,意味着常规武器已然失效,而手术是唯一希望,但风险极高:术后极有可能导致永久性、彻底的面瘫,让患者失去微笑的能力。
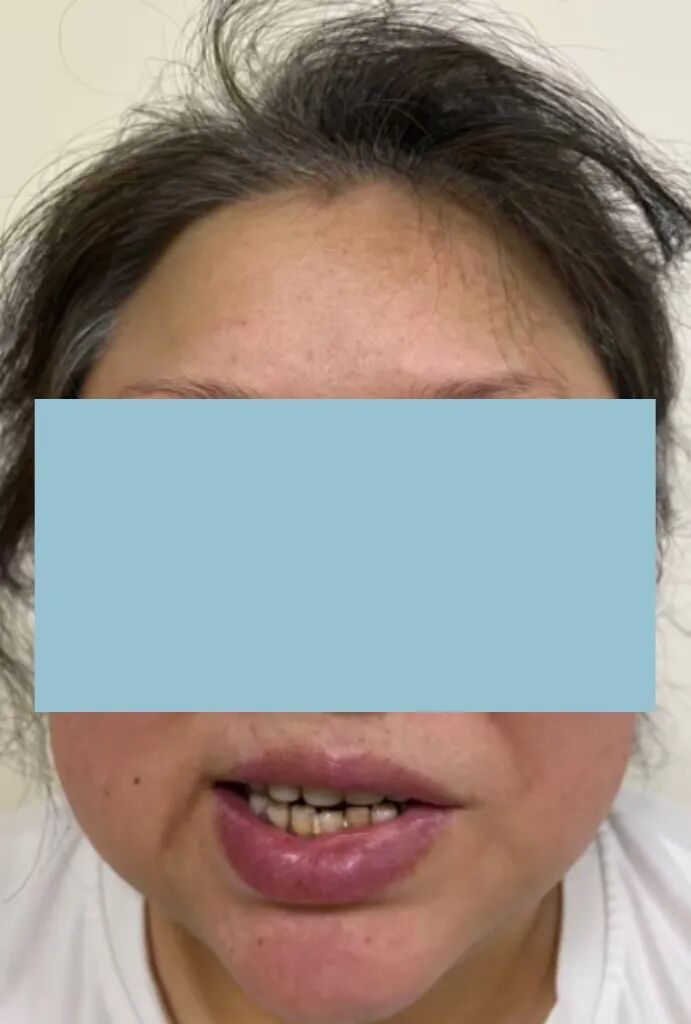
患者微笑时口角歪斜,双侧鼻唇沟不对称
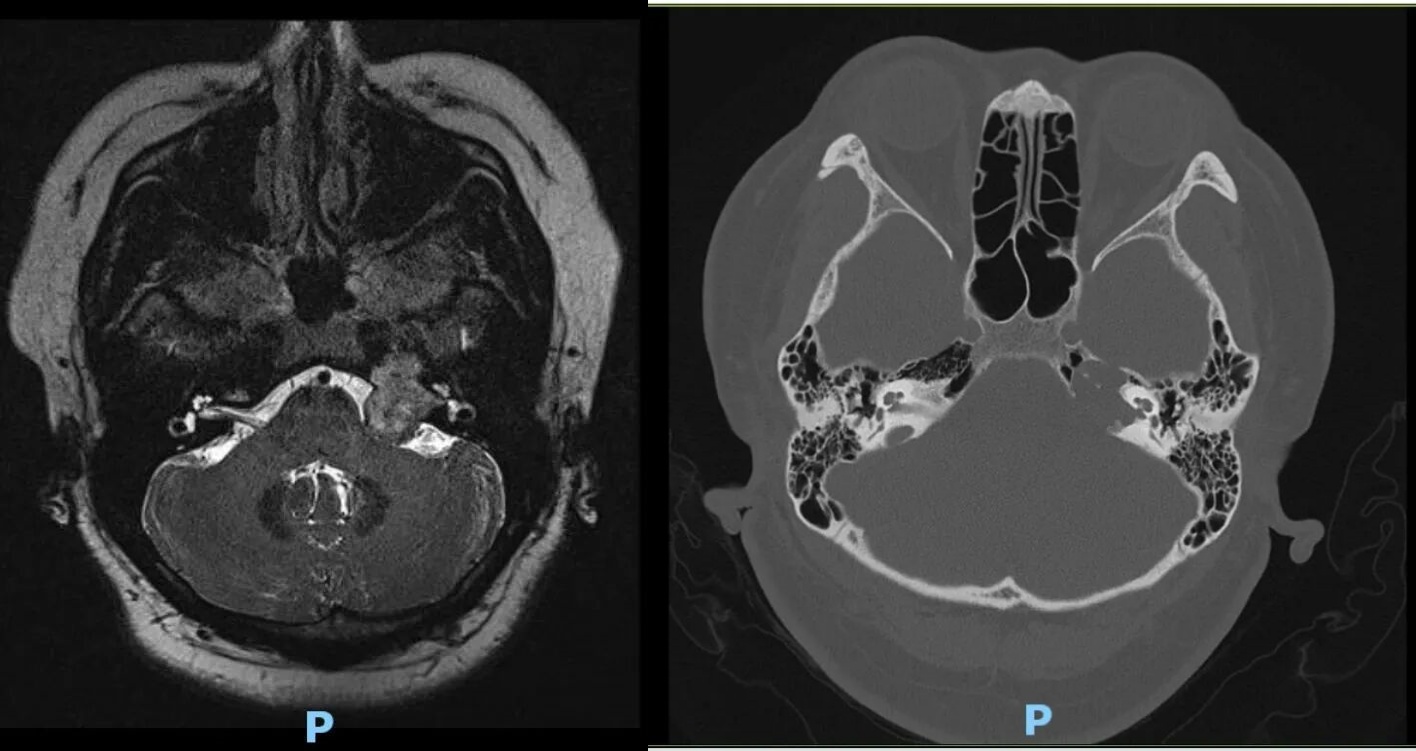
肿瘤位于桥小脑角,突入内听道,进入岩骨
多学科合作强强联合
为手术打开“精准通道”
颅底外科中心(神经外科十病区)与眼耳鼻咽喉头颈外科中心专家多学科协作(MDT)共同探讨此例患者发治疗方案,认为传统手术入路对脑组织牵拉大,且不利于处理侵犯内听道的肿瘤根部。经过精密论证,最终共同为患者量身定制了 “经迷路入路”这一最佳方案。
该入路要求术者具备精湛的颞骨解剖知识和耳科显微手术技术,这正是眼耳鼻咽喉头颈外科专家的核心优势;而肿瘤与脑干、神经的精密分离,则需神经外科专家对颅内解剖和脑保护拥有炉火纯青的把握。两者的结合,方能打通一条既直接又安全的“精准通道”。
协同手术
在神经丛林间完成“完美拆弹”
术中,两个团队的配合无缝衔接。首先,由眼耳鼻咽喉头颈外科专家凭借对耳部结构的极致熟悉,精确磨除颞骨骨质,开辟出直达肿瘤核心的微创通道,最大程度避免了脑组织牵拉。
随后,神经外科专家在超高倍显微镜下接棒,如同在错综复杂的“神经丛林”中探险。肿瘤因既往放疗,与面神经粘连异常紧密。专家以毫米级的精细操作,一丝丝地将肿瘤从已被压成薄膜的面神经上完整剥离,并完好保护了脑干及所有重要血管。
术后影像学检查证实,肿瘤得到完整切除。特别是李女士术前的面瘫症状未有任何加重,且在术后早期即显示出恢复迹象。在两大科室联合制定的精细化围手术期管理方案下,患者恢复平稳,未出现脑脊液漏、感染、颅内出血等颅底手术常见并发症,顺利康复出院。
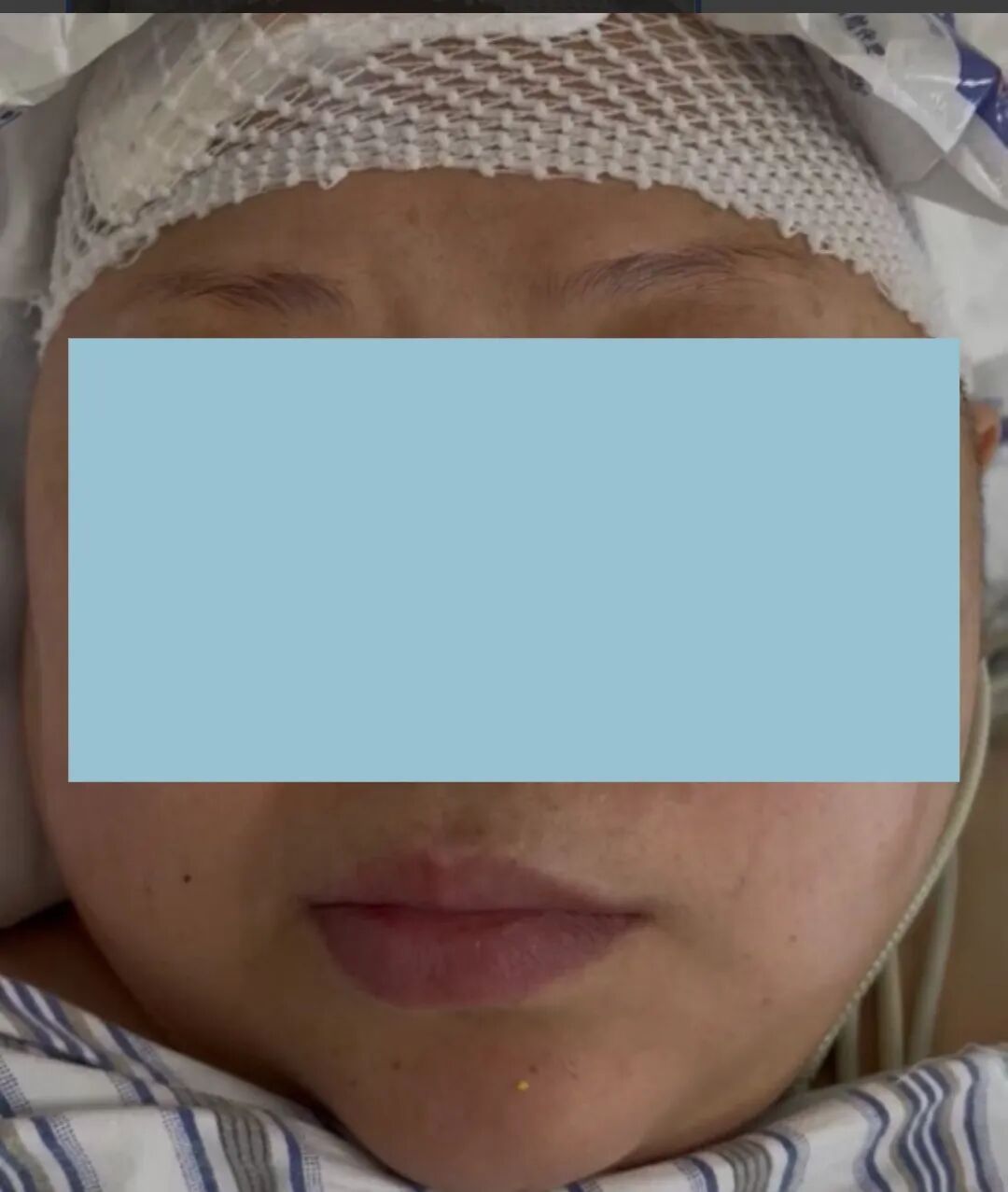
术后静态双侧鼻唇沟基本对称
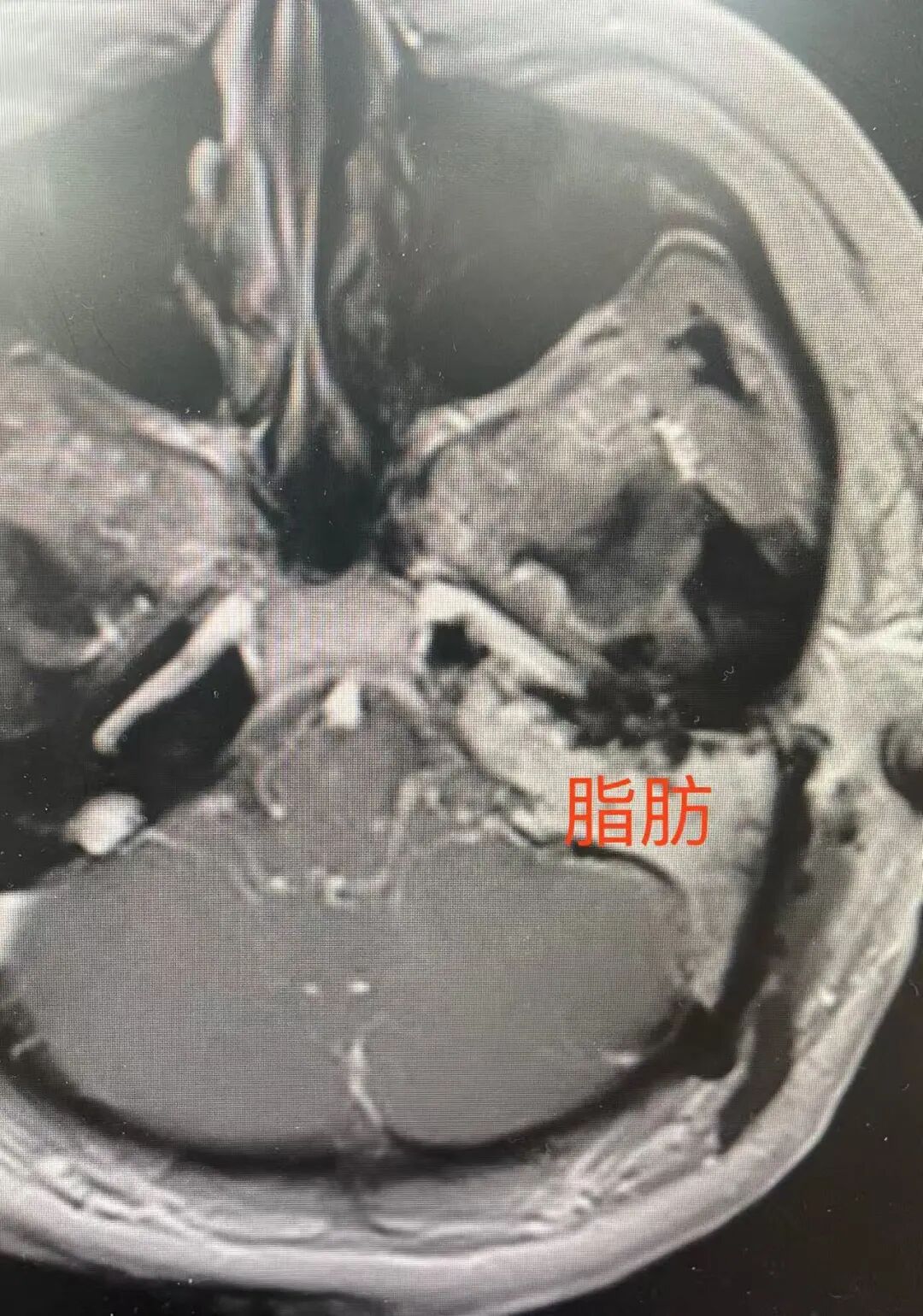
术后核磁
实现1+1>2的学科融合力量
神经外科十病区马越主任指出,神经外科与眼耳鼻咽喉头颈外科中心的深度融合,使“经迷路入路”这一高难度技术得以安全、高效实施,发挥了路径最短、创伤最小的优势。在根治肿瘤的前提下,将神经功能的保护置于首位,本例面神经的成功保留,是这一理念的胜利。
颅底外科中心主任刘钢教授总结,本例极高难度手术的成功,是我院多学科协作模式优越性的生动体现。面对复杂颅底疾病的终极挑战,打破学科壁垒,组建“多学科联合舰队”,是帮助患者闯过治疗难关、重获健康的有力保障。依托团队联合操作的丰富经验与精细管理,极大降低了手术风险,为听神经瘤疾病的精准管理奠定了基础。